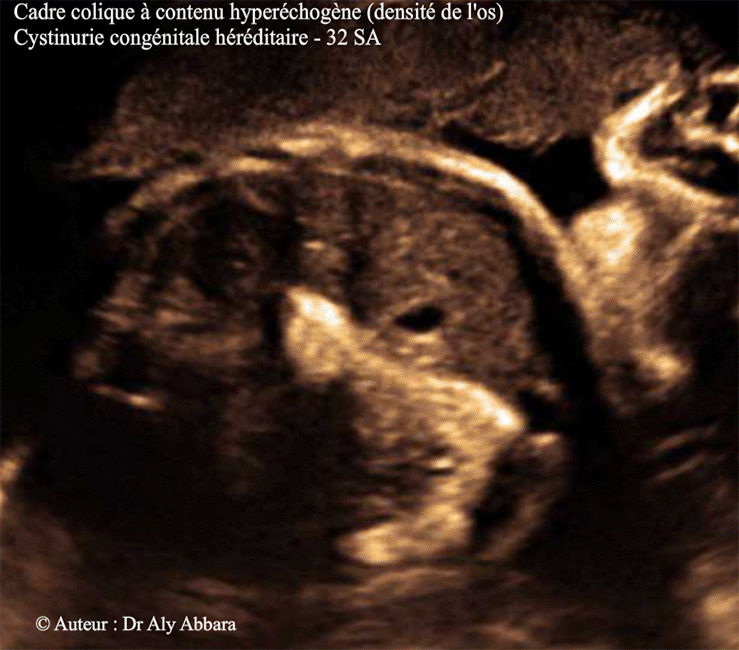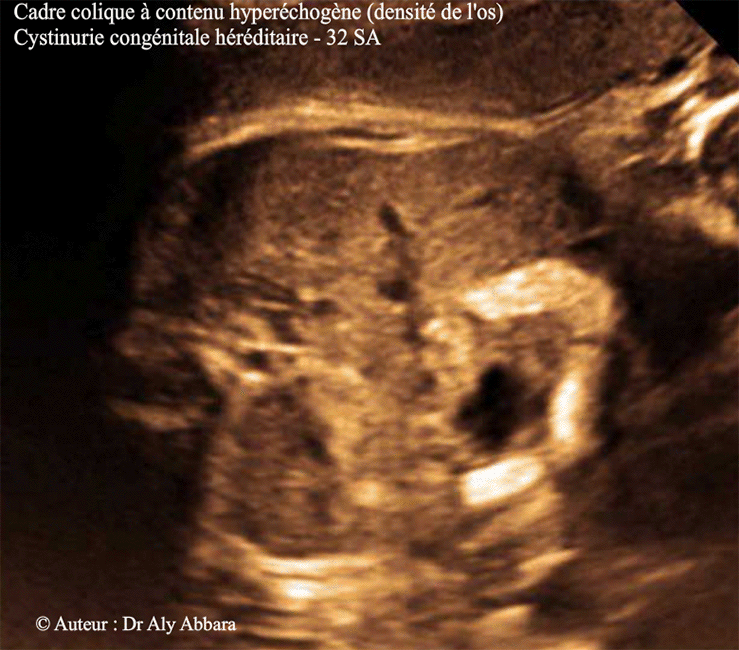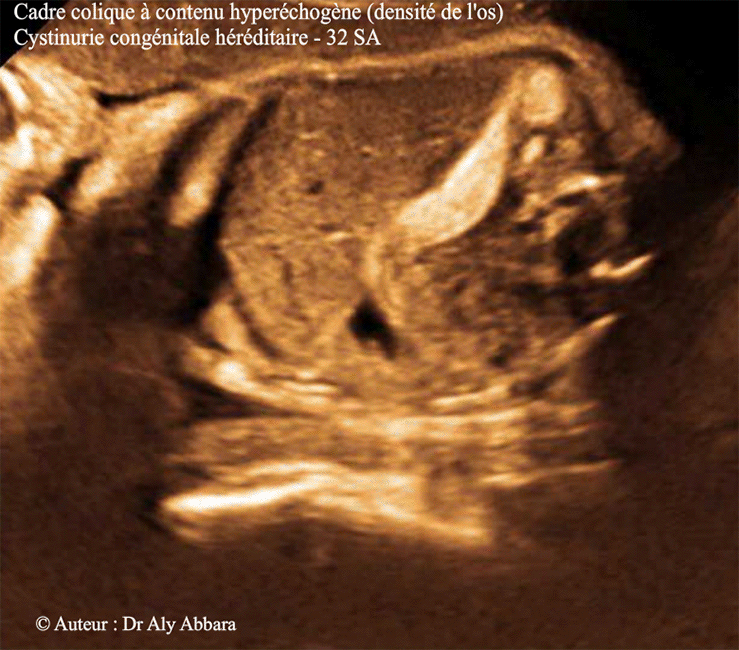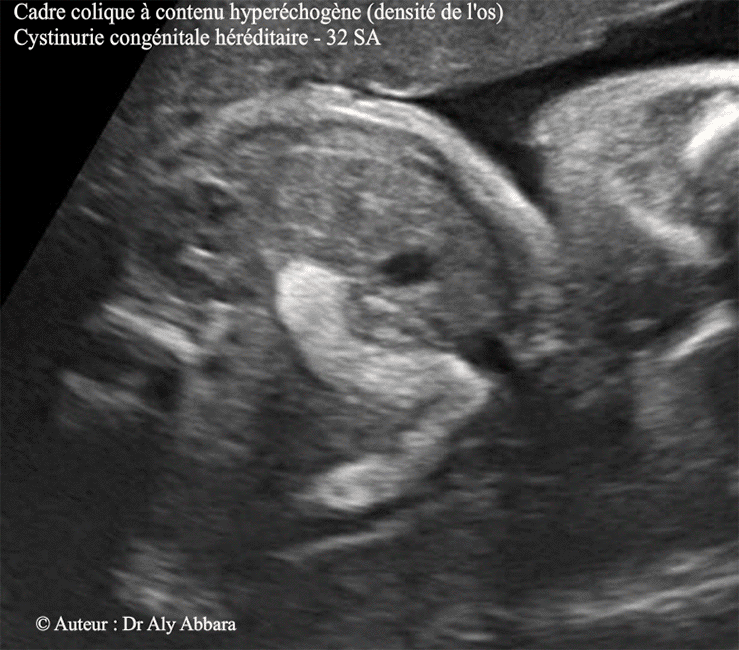
Images échographiques montrant une grossesse de 32 SA caractérisée par la présence d'un côlon à contenu très hyperéchogène (échographiquement, de la même densité de l'os).
Cette hyperéchogénicité est identifiable dans l'ensemble du cadre colique, y compris la région rectale, sans élagissement du diamètre du côlon, ni de modification de la paroi colique et enfin l'intestin grêle d'aspect normal.
Il s'agit d'un signe échographique fœtal souvent caractéristique de la cystinurie, maladie héréditaire autosomique récessive.
Mise à jour le 23 Novembre, 2020
- La cystinurie
- Prévalence :
Il s'agit de la prévalence des maladies rares : 1-9 / 100 000 (1/7000 naissances).
-
Type d'hérédité : hérédité autosomique récessive
-
Synonyme(s) : Cystinurie - lysinurie
-
Résumé :
La cystinurie est une affection héréditaire, de transmission autosomique récessive, caractérisée par un défaut de transporteurs de la cystine et des acides aminés dibasiques (lysine, arginine et ornithine) au niveau du tube rénal proximal et de l'épithélium de l'intestin grêle. Les conséquences secondaires du défaut génétique de ces transporteurs (rbAT, b0, +AT) sont des troubles de la réabsorption rénale tubulaire et des troubles de l'absorption intestinale des (cystine, de lysine, d'arginine et d'ornithine).
Au niveau rénal, la cystinurie est lithogène.
- La maladie se manifeste in utero par la mise en évidence lors des échographies anténatales d'une hyperéchogénicité du contenu du côlon fœtal sans modification de son calibre ni de sa paroi, puis des anses grêles normaux.
Ce signe échographique "côlon hyperéchogène" caractéristique de la cystinurie a été mis en évidence pour la première fois en 2006 par Brasseur-Daudruy et al, ensuite confirmé par une étude rétrospective menée par (Benoist JF, Imbard A et al. 2007), puis par une étude prospective collaboratrice menée en France par (S. Amat, I Czerkiewicz, J.-F. Benoist, D. Eurin, M. Fontanges, F. Muller) entre 2007 et 2008.
Cette dernière étude qui s'est intéressée à 16 cas de côlons hyperéchogènes en période prénatale, confirma l'association entre le côlon hyperéchogène observé avant 36 SA et la cystinurie avec une valeur prédictive positive de l'ordre de 89 % ; par contre, si ce signe n'a été mis en évidence qu'après 36 SA, aucun des cas rapportés ne présentait de cystinurie.
- Durant la vie fœtale, le défaut de réabsorption tubulaire de la cystine,
lysine, d'arginine et d'ornithine entraîne une augmentation de l'excrétion urinaire de ces acides aminés, et par conséquent, leur accumulation dans le liquide amniotique (à partir de la 20e SA, 90 % du volume de liquide amniotique provient des urines).
La déglution fœtale du liquide amniotique et la non absorption de la cystine et les trois autres acides aminés au niveau l'intestin grêle entraînent leur accumulation dans le côlon (à partir de de la 22e SA, âge de la fermeture du sphincter anal) ; ce sont les dépôts de cristaux de cystine et d'autres acides aminés dans le méconium colique qui donnent au côlon sont aspect hyperéchogène sur les échographies anténatales.
L'image du côlon hyperéchogène est typiquement colique, et ne prête pas à la confusion avec l'intestin grêle hyperéchogène.
- Le diagnostic prénatal de la cystinurie permet une prise en charge précoce dans l'enfance afin d'éviter les séquelles de la maladie sur l'appareil urinaire.
- La maladie se manifeste dans l'enfance et chez l'adulte au niveau de l'appareil urinaire par la formation d'une lithiase récidivante responsable de coliques néphrétiques, dysurie, hématurie, rétention aiguë d'urines ou d'infection urinaire. Les calculs sont très échogènes à l'échographie et radio-opaques.
La cystinurie est responsable de 10 % des lithiases dans l'enfance et cela dès les premières années de vie, avec la possibilité d'évoluer vers l'insuffisance rénale précocemment.
Le diagnostic est porté devant une réaction de Brand positive, la chromatographie des acides aminés urinaires montrant une excrétion massive des 4 acides aminés dibasiques et l'analyse des calculs.
Le régime doit être limité en sel avec des boissons abondantes. L'alcalinisation des urines avec du bicarbonate de potassium doit maintenir un pH urinaire entre 7,5 et 8.
Le traitement curatif comporte la D-pénicillamine qui a cependant des effets secondaires (fièvre, rash, protéinurie, diminution du goût, leucopénie, thrombopénie). L'alphamercatopropionylglycine a la même efficacité.
Lorsque le traitement médical ne permet pas d'obtenir la fonte des calculs, la lithotripsie extracorporelle peut être indiquée, mais les calculs se fragmentent difficilement. Un traitement chirurgical est alors nécessaire. *Auteur : Pr P. Niaudet (octobre 2003)*.
- Le diagnostic différentiel du côlon hyperéchogène :
- 1- Hyperéchogénicité de l'intestin grêle est classée en quatre grades (Nyberg DA, Dubinsky - 1993) :
- Grade 0 : de même échogénécité que le foie (isoéchogène au foie). Il s'agit de l'aspect normal de l'intestin grêle.
- Grade 1 : échogénicité à peine supérieure à celle du foie, mais inférieure à celle de l'os iliaque, puis typiquement diffuse.
- Grade 2 : échogénicité modérée, intermédiaire entre celle du fois et celle de l'os, typiquement localisée.
- Grade 3 : échogénicité marquée proche de celle de l'os (rachis, aile iliaque).
- Dans la classification de Nyberg et Slotnick, les grades sont un peu différentes :
- Grade 0 : intestin isoéchogène au foie (normal).
- Grade 1 : échogénicité plus marquée, mais inférieure à celle de l'os iliaque.
- Grade 2 : échogénicité identique à celle de l'os iliaque.
- Grade 3 : échogénicité supérieure à celle de l'os iliaque.
- Paula J. Woodward présente une classification encore différente :
- Grade 0 : échogénicité < foie (normale)
- Grade 1 : échogénicité > foie < os (normale)
- Grade 2 : échogénicité = os (potentiellement anormale)
- Grade 3 : échogénicité > os (potentiellement anormale).
- Une autre classification :
- Soit plus échogène que le foie
- Soit d'échogénécité supérieure ou égale à celle de l'os.
- L'intestin grêle hyperéchogène (IGH) est observée dans :
- 0,2 à 1,8 % des grossesses ;
- associée à :
- la mucoviscidose (cystic fibrosis) dans 2 à 3,2 % des cas ;
- les fœtopathies infectieuses dans 3,3 à 3,5 % des cas ;
- CMV (cytomégalovirus)
- Parvovirus B19
- Toxoplasmose
- les malformations digestives : les complications intestinales dont la sténose et l'atrésie digestive dans 3,5 % des cas ;
- les autres malformations dans 4,1 % des cas ;
- la mortalité périnatale dans 3,3 à 3,5 % des cas ;
- la mort fœtale in utero inexpliquée dans 2 % des cas ;
- le RCIU dans 4,2 à 6,1 % des cas (ischémie digestive) ;
- les pathologies vasculaires utéro-placentaire dans 3,5 % des cas ;
- l'aneuploïdie dans 3,8 à 6,7 % des cas :
- Trisomie 21 : le rapport de vraisemblance de (Likelihood ratio - LR) de l'intestin grêle hyperéchogène = 6,7x (ou de 5,5 à 6,7 selon les auteurs). Selon Benacerraf, ce signe est retrouvé chez (13 %) des 164 fœtus trisomiques, au 2e trimestre de la grossesse, contre (0,9 %) dans le groupe de contrôle (656 fœtus).
- Trisomie 21 : le rapport de vraisemblance de (Likelihood ratio - LR) de l'intestin grêle hyperéchogène = 6,7x (ou de 5,5 à 6,7 selon les auteurs). Selon Benacerraf, ce signe est retrouvé chez (13 %) des 164 fœtus trisomiques, au 2e trimestre de la grossesse, contre (0,9 %) dans le groupe de contrôle (656 fœtus).
- il reste inexpliquée, idiopathique dans 65 % des cas (cela concerne 0,6 % des grossesses).
- la mucoviscidose (cystic fibrosis) dans 2 à 3,2 % des cas ;
- Cette liste d'étiologie impose devant chaque cas d'intestin grêle hyperéchogène de grade 2 et 3, stable persistant après 20 à 22 SA de réaliser une échographie morphologique et biométrique complète afin de rechercher d'autres malformations associées et un retard de croissance intra-utérin ; réalisation d'un caryotype fœtal ; de rechercher d'une fœtopathie infectieuse (toxoplasmose, CMV ...) et enfin, de rechercher la mucoviscidose s'il s'avère nécessaire.
- 2- L'entérolithiase observée en cas de fistules urodigestives
- 3- L'imperforation anale
- 4- Le côlon hyperéchogène apparaissant après la 36e SA peut être expliqué par la déshydratation du méconium liée à la réabsorption physiologique et progressive de l'eau contenu dans la lumière colique.
- 5- Les calcifications péritonéales en rapport avec une péritonite méconiale.
- Les malformations digestives de type atrésie-sténose et la mucoviscidose peuvent se compliquer d'une perforation intestinale avec péritonite qui se manifeste par la présence des hyperéchogénicités intra-abdominales ponctuelles et linéaires, il s'agit de calcifications situées autour des anses digestifs et le foie. Ces calcification sont associées par la présence de pseudokystes intra-abdominaux (d'ascite cloisonnée) et la dilatation digestive associée à l'atrésie et la sténose.
- Les malformations digestives de type atrésie-sténose et la mucoviscidose peuvent se compliquer d'une perforation intestinale avec péritonite qui se manifeste par la présence des hyperéchogénicités intra-abdominales ponctuelles et linéaires, il s'agit de calcifications situées autour des anses digestifs et le foie. Ces calcification sont associées par la présence de pseudokystes intra-abdominaux (d'ascite cloisonnée) et la dilatation digestive associée à l'atrésie et la sténose.
- 6- Les classifications parenchymateuses hépatiques, spléniques et vasculaires.
- 7- Hématome de la surrénale.
- 8- Séquestration pulmonaire extrathoracique.
- 9- L'ingestion du sang par le fœtus (exemple : décollement placentaire marginal chronique) peut se manifester par des images intra-abdominales hyperéchogène, souvent passagères.
- 10- L'ischémie intestinale fait partie des pathologies rares qui peuvent se manifester par des hyperéchogénicités intra-abdominales. L'ischémie peut survenir suite à un événement fœtal hypotensif et dans le syndrome transfuseur-transfusé (grossesse gémellaire monochoriale).
- 1- Hyperéchogénicité de l'intestin grêle est classée en quatre grades (Nyberg DA, Dubinsky - 1993) :
- Prévalence :
- Références :
- www.Orpha.net
- Loïc Sentilhes, Dominique Bonneau, Françoise Boussion, Florence Biquard, Agnès Guichet. Le diagnostique prénatal en pratique. F Bousssion, M Leblanc. Pathologie du tube diestif. F Bousssion, M Leblanc. p: 206-207. Elesevier Masson-2011.
- A. Couture, C. Baud, O. Prodhomme, M. Sanguintaah, C. Veyrac. Les malformation congénitales ; Diagnostic anténatal et devenir, tome 6. Sauramps médical 2011. p; 163-170.
- Alexandra Benachi, N. Leticée. Conduites pratiques en médecine foetale - Intestins hyperéchogène Masson - 2010. p:116-120
- Woodward, Kennedy, Sohaey. EXPERT DDX Obstetrics. AMIRSYS 2009.
- Bernard Guérin du Masgenêt, Yann Robert, Philippe Bourgeot, Philippe Coquel, Yves Ardaens. Masson 2009.
- D. Gaillard, E. Alanio, C. Leroy. " Pathlogie foetale et placentaire pratique " ouvrage collectif de la Société française de Foetopathologie. Sauramps médical 2008.
- Beryl BENACERRAF. Ultrasound of Fetal Syndromes. Second édition. Churchill Livingstone Elsvier, 2008. p:490;495.
- CALLEN. Ultrasonography in Obstetrics and Gynecology - 5ème édition - Saunders Elsevier 2008..
- William J. LARSEN. "Embryologie humaine". de boeck, 2ème édition, 2ème tirage - 2007.
- Woodward, Kennedy, Sohaey. Diagnostic Imaging Obstetrics. AMIRSYS 2005.
- Paula J; Woodward, Anne Kennedy. Roya Sohaey,
Janice L.-P Byrne, Karen Y. Oh, Michael D. Puchalski "
Diagnostic Imaging Obstetric ". Amirsys 2005.
- Eberhard Merz. "Ultrasound in Obstetrics and Gynecology. Thieme 2005.
- Michael Entezami, Matthias Albig, Adam Gasiorek-Wiens,
Rolf Becker. " Ultrasound Diagnosis of Fetal Anomalies
". Georg Thieme Verlag 2004.
- David A. Nyberg, John P Mc Gahan, Dolores
H. Pretorius, Gianluigi Pilu " Diagnostic Imaging of fetal
anomalies " Lippincott Williams Wilkins 2003.
- Gilles Body, Franck Perrotin, Agnès
Guichet, Christian Paillet, Philippe Descamps. " La pratique
du diagnostic prénatal ". Masson 2001.
- Gilles Body, Franck Perrotin, Agnès
Guichet, Christian Paillet, Philippe Descamps. "
La pratique du diagnostic prénatal ". Masson
2001.
- E. Philippe, C. Charpin. Pathologie gynécologique et obstétricale. Masson 1992 : 190.
- J.-Y. Gillet, G. Boog, Y. Dumez, I.
Nisand, C. Vallette. " Echographie des malformations
foetales " Vigot 1990.
- Jean de GROUCHY, Catherine TURLEAU. " Atlas des maladies chromosomiques " 2ème édition, Expansion Scientifique Française - 1982.
- Keith L. Moore. " L'être humain
en développement - Embryologie orientée vers la
Clinique ". Edisem Québec, Canada - Vigot frères
Paris ; 1974.
aly-abbara.com
Paris / France