|
|
-
L’alcool est une substance toxique
et tératogène. Les médecins généralistes,
les gynécologues, les obstétriciens et les
sages-femmes ont un rôle capital à jouer dans
la prévention et doivent être sensibilisé
sur les risques d’une consommation d’alcool, même
modérée chez la femme enceinte.
-
L’alcool
en France :
La consommation d’alcool en France
est une “ habitude sociale ” qui en fait la
substance psycho active de loin la plus consommée.
En effet, 29% des Français sont des consommateurs
occasionnels, 42% consomment une fois par semaine et 21%
tous les jours. Même si cette consommation reste
plus importante chez l’homme, la femme consomme maintenant
plus régulièrement avec un âge de
début qui se situe vers 18-25 ans, alors que la
fertilité est à son maximum. L’enquête
de l’INSEE de 1986 montre que 24% des femmes de 25
à 34 ans boivent 1 à 2 verres par jour et
5% boivent au moins 3 verres par jour. Finalement en France,
seulement 30% des femmes n’ont jamais bu d’alcool,
30% en boivent régulièrement et 40% occasionnellement.
-
Homme et
femme inégaux face à l’alcool :
L’homme et la femme sont inégaux face
aux méfaits de l’alcool en raison d’un
métabolisme de l’alcool différent.
L’essentiel du métabolisme de l’éthanol
a lieu dans le foie, mais la barrière gastrique
intervient dans son oxydation. L’éthanol subit
un effet dit de “ premier passage ” c’est-à-dire
qu’une fraction, environ 20%, est métabolisée
avant d’atteindre la circulation générale.
Plus de 80 % de l’alcool ingéré pénètrent
donc dans la circulation générale sous forme
d’éthanol et sont ensuite métabolisés
au niveau hépatique. Compte tenu d’une masse
grasse plus, importante chez la femme, le volume d’alcool
ingéré se distribue chez elle dans un volume
d’eau libre plus réduit que chez l’homme
(0,50 l/kg et 0,65 l/kg respectivement), entraînant
une éthanolémie plus élevée
pour une même quantité ingérée.
Des travaux récents évoquent également
chez la femme une activité moindre d’une isoenzyme
( ?-ADH) qui intervient dans le métabolisme gastrique
de l’éthanol, entraînant un effet de
premier passage diminué. Enfin la pharmacocinétique
varie aussi avec l’âge puisque la répartition
entre masse grasse et masse maigre évolue au cours
du temps chez l’homme et la femme : entre 25 et 60
ans, la masse grasse double chez l’homme et augmente
de 50 % chez la femme. La consommation d’alcool va
donc entraîner des conséquences plus sévères
chez la femme. Chez elles, les effets de l’éthanol
vont se manifester plus rapidement et parfois plus sévèrement.
Les femmes ont ainsi un risque de développer une
cirrhose pour un niveau de consommation plus faible que
les hommes. En 1998, le taux de mortalité à
l’âge de 65 ans était de 220 pour 100
000 chez l’homme et de 40 pour 100 000 chez la femme
; entre 45 à 54 ans, la part de décès
dus à la consommation d’alcool parmi la mortalité
globale était, la même année, de 18
% chez l’homme et de 10 % chez la femme. : Le risque
de survenue d’une maladie alcoolique du foie, chez
un individu indemne de toute pathologie, devient significatif
(risque relatif multiplié par 3) dès un
niveau de consommation de 50 g par jour chez l’homme
et de 30 g chez la femme. La durée d’exposition
qui doit être prise également en considération
semble plus courte chez la femme. Les femmes ont un risque
probable de développer un cancer du sein pour des
consommations relativement faibles : à partir de
10 g/j, un méta analyse signale une augmentation
du risque de 10 % pour une augmentation de consommation
de 10 g/j.
-
Alcool pendant
la grossesse :
La majorité des femmes réduisent leur consommation
pendant la grossesse, ce changement se faisant en général
au premier trimestre de la grossesse. Dans l’enquête
nationale périnatale de 1995, 5 % des femmes interrogées
en maternité suite à l’accouchement
déclaraient consommer au moins un verre d’alcool
par jour pendant la grossesse. Heureusement en 1998, ce
pourcentage avait diminué à 3,9 %, mais
c’est encore trop car l’alcool est néfaste
pour le fœtus et ceci quelle que soit la dose ingérée.
L’alcool passe de façon passive la barrière
placentaire et se retrouve dans le liquide amniotique
et le sang fœtal. Sa concentration est alors bien
plus élevée car l’équipement
enzymatique de détoxication (alcool déshydrogénase)
n’apparaît chez le fœtus qu’au deuxième
mois de la grossesse. Comme le métabolisme hépatique
du fœtus est faible, sa durée d’exposition
à l’alcool est plus longue que celle de sa
mère.
« Quand la mère est
gaie, son enfant est ivre »
-
Développement
de l’enfant et alcool :
Le développement de l’enfant passe
par trois phases intra-utérines successives : l’ovule
issu de l'ovulation, l’embryon puis le fœtus
(Figure I). Les différentes parties du corps ne
se développent pas toutes au même moment
et à la même vitesse. La sensibilité
de ces périodes de développement à
l’alcool est maximale pendant l’embryogenèse
pour la plupart des parties du corps (zones noires) et
est moindre pendant la période fœtale qui
est la période de croissance (zones grises). Mais
le système nerveux central est potentiellement
sensible à l’alcool tout au long de la grossesse.
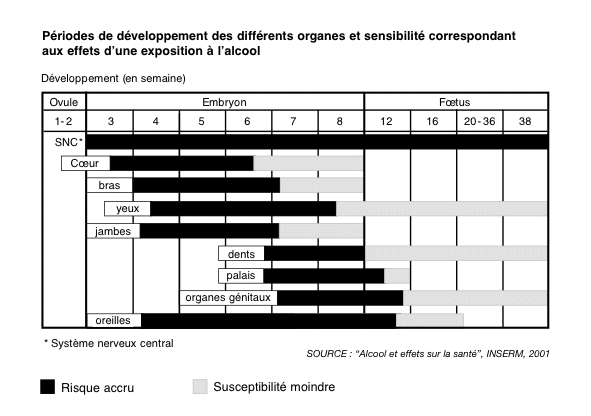
Figure I
-
Syndrome
d’alcoolisation fœtale :
La consommation d’alcool par la mère au cours
de la grossesse va donc entraîner des atteintes
multiples du fœtus qui sont regroupées sous
le terme de « Syndrome d’alcoolisation fœtale
» (SAF). Les premières descriptions des dangers
de l’exposition prénatale à l’alcool
dans le monde de la médecine remontent à
trente ans. En 1957, Jacqueline Rouquette soutient une
thèse de médecine intitulée "
Influence de la toxicomanie alcoolique parentale sur le
développement physique et psychologique des jeunes
enfants ". Partant de 100 observations d’enfants
issus de parents alcooliques, entre 1954 et 1957, elle
dresse un portrait de l’enfant d’alcoolique
" : retard important de croissance, tête petite
et faciès caractéristique (racine de nez
aplatie, nez retroussé). Elle conclut cette thèse
très sérieuse en disant : " l’éthylisme
de la mère apparaît comme facteur très
important de prématuration, débilité
congénitale, retard psychologique avec troubles
du comportement ". La description princeps est faite
par un médecin français de Nantes nommé
Paul Lemoine dans l’ouest Médical en 1968.
Il a décrit l’embryo-fœtopathie alcoolique
ou syndrome d’alcoolisation fœtale (SFA) sous
le titre : Les enfants de parents alcooliques. Anomalies
observées : à propos de 40 cas. Ce syndrome
a été décrit, de façon indépendante,
en 1973 par les chercheurs américains Smith et
Jones. Ce sont eux qui ont créé le terme
FAS (fetal alcohol syndrome). Le pédiatre Philippe
Dehaene a remplacé la traduction initiale syndrome
d’alcoolisme fœtal par syndrome d’alcoolisation
fœtale (le fœtus ne pouvant être considéré
comme alcoolique).
Le SAF comporte quatre groupes d’anomalies : le retard
de croissance, la dysmorphie crânio-faciale, les
malformations congénitales et les atteintes neuro-comportementales.
Le retard de croissance (80% des cas) est le principale
critère diagnostique du SAF. Il touche de manière
harmonieuse le poids, la taille et le périmètre
crânien. Il est important de noter que le défaut
de croissance du périmètre crânien
sera le reflet de l’insuffisance du développement
cérébrale qui sera secondairement responsable
de l’insuffisance mentale. La dysmorphie crânio-faciale
est considérée comme spécifique de
l’exposition à l’alcool in utero. L’ensellure
nasale est prononcée, le nez est court en trompette.
Le philtrum est allongé, convexe et la lèvre
supérieure est mince et convexe. Le menton est
petit, étroit, effacé par un rétrognastisme
important. Le front est bas, bombé, étroit
et parfois hirsute. Les arcades sourcilières sont
aplaties, les fentes palpébrales rétrécies.
Les fentes oculaires sont étroites, il existe souvent
un épicanthus et un hypertélorisme. Les
oreilles sont basses et décollées avec un
bord supérieur horizontal. Ce faciès est
typique durant les deux premières années
mais il persiste tout au long de la vie en se modifiant
en fonction de l’âge et du phénotype.
Les malformations congénitales (10 à 30%)
se constituent pendant le premier trimestre de la grossesse.
Il peut exister des cardiopathies (CIA et CIV), des anomalies
du système nerveux (Spina bifida, hydrocéphalie,
méningocèles), des anomalies du squelette
(luxation des hanches, synostoses radio-cubitales, scolioses)
et d’autres malformations (angiomes cutanés,
fente labio-palatine) Les atteintes neuro comportementales
ou A.R.N.D (Alcoohol-Related Neurodevelopmental Disorder)
(1%) regroupent les troubles de la motricité fine,
du tonus et de la coordination. Elles entraînent
surtout un retard dans les acquisitions de la lecture,
du langage et de l’écriture. Ces enfants sont
agités, euphoriques, irritables, agressifs. Il
existe une débilité mentale légère
à modérée qui est proportionnelle
à l’imprégnation alcoolique au cours
de la grossesse.
-
Savoir évoquer
un SAF :
Les malformations n’étant présentes
que dans les formes sévères, c’est
seulement devant la dysmorphie crânio-faciale que
l’on peut évoquer le diagnostic à la
naissance. Beaucoup de SAF sont encore méconnus,
notamment dans les formes légères. Sa fréquence
est estimée entre 1,3 et 3,5 naissances pour 1000
par an, il s’agit d’un problème sérieux
en termes de santé publique. Le praticien doit
donc pouvoir l’évoquer lors du premier examen
de l’enfant. Il doit être sensibilisé
sur ces différents aspects et sur sa fréquence
qui n’est pas rare. Par la suite tous retard de développement
ou psychomoteur doit faire évoquer un SAF.
-
Attention même
à une consommation modérée ou ponctuelle
:
Comme nous l’avons vu précédemment,
l ’atteinte fœtale est corrélée
à la dose ingérée, au terme et la durée
d’exposition . Mais à partir de qu’elle
dose existe-t-il un risque de SAF ?. A partir de 30 grammes
(g) par jour et probablement moins, le risque d’atteinte
fœtale existe. C’est-à-dire, qu’une
consommation de 20g par jour, considérée comme
maximum chez une femme, est potentiellement à risque
de SAF au cours de la grossesse. De plus, une consommation
aiguë et transitoire de plus de 50g est également
dangereuse pour le fœtus. Streissguth et al, a observé
des conséquences à long terme chez l’enfant
et l’adolescent de ces deux types de consommation sur
une étude concernant 482 enfants de 7 ans. Il a observé
ainsi, un QI plus faible de 7 points chez des enfants dont
les mères avaient consommé 20 à 30g
d’alcool par jour pendant la grossesse et une corrélation
entre la consommation ponctuelle de 5 verres pendant la
grossesse et les scores plus faibles obtenus lors de tests
neuropsychologues.
-
Comment prévenir
les prises d’alcool au cours de la grossesse ?
L’utilisation de campagnes d’informations
sur les méfaits de l’alcool pendant la grossesse
sont malheureusement encore peu nombreuses en France. Cette
prévention primaire est très peu développé,
notamment auprès des jeunes, alors que l’option-zéro
est actuellement recommandée au États-Unis.
Peu de gens, savent en effet que l’alcool au cours
de la grossesse est la première cause de retard mental
acquis de l’enfant dans notre pays. La prévention
secondaire repose sur la recherche d’une consommation
d’alcool chez la mère. Cette recherche doit
être systématique au cours de l’interrogatoire
et ne doit pas culpabiliser la patiente. Le praticien peut
utiliser des questions standardisées sur l’usage
de toxiques. Il doit le faire de préférence
à la fin de la consultation quand le sentiment de
confiance est au maximum. « Combien de cigarettes
fumez-vous par jour ? ». « Combien de gramme
d’alcool buvez-vous par jour ? ». L’intérêt
de parler en gramme d’alcool et de faire passer l’information
qu’un verre d’alcool, quelques soit le type d’alcool,
correspond à 10 g d’alcool pur. Cette façon,
permet de sensibiliser sur sa consommation plus simplement
en évitant de poser des questions gênantes
et généralement sans effet comme « Buvez-vous
de l’alcool ? ». L’examen clinique de dépistage
est le plus souvent pauvre sauf devant des signes d’alcoolodépendance
sévère associant une hépatopathie alcoolique
(faciès , sueur, agitation, tremblement, hépatomégalie)
. Les dosages biologiques (gamma-glutamyl-transférase,volume
globulaire moyen, ASAT et ALAT) dans ce contexte d’adultes
jeunes sont le plus souvent normaux. L’alcoolisation
aiguë ne perturbe que très rarement les paramètres
biologiques hépatiques. En revanche, l’utilisation
de la transferrine déficiente en carbohydrate (CDT)
exprimée en pourcentage avec des valeurs de référence
inférieures à 2,6%. Un taux supérieur,
évoque avec une très bonne sensibilité
et spécificité une consommation d’au
moins 30g durant plusieurs jours avec une demi-vie de trois
semaines.
-
Une prise en
charge multidisciplinaire :
L a prise en charge chez ces patientes doit être multidisciplinaire
en associant une consultation avec un alcoologue voire un
psychiatre ou psychologue en plus des consultations de la
grossesse. Plusieurs situations sont possibles. L’arrêt
d’alcool chez une femme ayant une consommation modérée
régulière ou occasionnelle ne pose en général
pas de difficulté et peut-être contrôlé
lors des consultations de suivi de grossesse. L’arrêt
d’alcool chez une femme ayant une consommation aiguë
épisodique, de type « abuseur », évoluant
vers une ivresse est plus difficile. Cette consommation
évoque un trouble important psychologique et elle
nécessite une prise en charge spécialisée
psychiatrique. Il n’y a pas dans ce contexte d’intérêt
à réaliser un sevrage pharmacologique. L’arrêt
d’alcool dans le cas de signe d’alcoolodépendance
avec une consommation importante et journalière nécessite
dans le contexte de la grossesse, une hospitalisation dans
un service adapté afin de réaliser un sevrage
pharmacologique. Ce sevrage doit être le plus précoce
possible avant le troisième trimestre de la grossesse
pour permettre de réduire les risques de SAF. Les
protocoles thérapeutiques sont basés actuellement
sur l’utilisation de diazépam à doses
dégressive sur cinq jours.
-
En conclusion,
la consommation d’alcool chez
la femme enceinte, devant
les données de la littérature, doit être
évité avec une « option-zéro
» recommandée. Le dépistage
d’une consommation d’alcool doit donc être
obligatoire, au cours de la prise en charge obstétrical.
Le praticien ne doit pas sous-estimer la fréquence
du SAF qui reste la première cause de retard mental
en France. Certaines patientes devant bénéficier
d’une prise en charge multidisciplinaire, la possibilité
de créer une consultation d’addictologie au
sein d’un service de gynécologie et d’obstétrique
semble être une bonne solution à ce problème.
Dr Didier Mennecier ; 12 mars 2005.
-
Bibliographie
:
-
-
-
-
Streissguth et al, “ Alcohol
use during pregnancy and child development : a longitudinal,
prospective, study of human behavioral teratology. ”,
In Longitudinal studies of children at psychological
riks : Cross national perspectives. Greenbaun CW, Auerbach
JG, eds. 1992.
- Expertise collective Inserm, “ Alcool et effets
sur la santé ”, Paris, Inserm 2001, p. 149.
|
|
|
|